Der diabetische Fuß ist eine Folgeerkrankung des Diabetes mellitus. Im Wesentlichen können zwei Ursachen der Entwicklung eines diabetischen Fußes zugrunde liegen: eine diabetische Neuropathie (neuropathischer Fuß) und eine diabetische Angiopathie (ischämisch-gangränöser Fuß).
Das Wichtigste auf einen Blick
- Das diabetische Fußsyndrom tritt vor allem bei langjährigem oder nicht optimal behandeltem Diabetes auf.
- Der langfristig erhöhte Blutzuckerspiegel schädigt Nerven und Blutgefäße in den Füßen, was Durchblutungs- und Empfindsamkeitsstörungen verursacht.
- Eine herabgesetzte Immunabwehr begünstigt Infektionen. So können sich bereits kleine Verletzungen zu entzündlichen Wunden entwickeln.
- Regelmäßige Vorsorgeuntersuchungen sowie eine sorgfältige Fußpflege sind für Diabetiker besonders wichtig.
Der Diabetische Fuß ist eine Folgeerkrankung
Hohe Blutzuckerwerte, erhöhte Blutfette und hoher Blutdruck können langfristig Schädigungen an Blutgefäßen und Nerven verursachen. Eine der gesundheitlichen Spätfolgen kann das diabetische Fußsyndrom sein.
Nervenschädigungen begünstigen ihrerseits ein gestörtes Schmerzempfinden und eine leicht verletzliche Haut, während Durchblutungsstörungen möglicherweise die Heilungsprozesse verlangsamen. Darüber hinaus sind hohe Blutzuckerwerte in manchen Fällen mit einer herabgesetzten Immunabwehr verbunden. Auf diese Weise können chronische Wunden oder Wundbrand („Gangrän“) und somit ein diabetisches Fußsyndrom entstehen.
Rund zehn Prozent der Diabeteserkrankten leiden an einem diabetischen Fuß. Ursachen sind dann oft mehrere der oben genannten Faktoren. Die drei wesentlichen sind aber zumeist: Nervenschädigungen (periphere Neuropathie), Durchblutungsstörungen des Fußes (diabetische Angiopathie) und bakterielle Infektionen.
Zu den externen Faktoren, die zur Entstehung des Syndroms beitragen, gehören Rauchen und Bluthochdruck. Sie beeinträchtigen die Gefäßfunktion und die Durchblutung der Beine und tragen somit zur Entstehung des diabetischen Fußes bei. Darüber hinaus können auch schlecht sitzendes Schuhwerk, thermische Risikofaktoren (heiße Wärmflaschen) oder Verletzungsrisiken (Barfußlaufen auf ungeeignetem Untergrund) die Entstehung eines diabetischen Fußes begünstigen.
Diabetischer Fuß: Dem Syndrom vorbeugen
Um der Entstehung eines diabetischen Fußes vorzubeugen, sollten Sie zunächst Ihre Blutzuckerwerte beobachten. Bei Diabetes sind Fuß und Bein besonders gefährdet für Verletzungen. Diabetiker sollten daher täglich die Haut der Beine und Füße auf Risse, Wunden und Druckstellen untersuchen. Extra-Tipp: Um auch die Fußsohlen leicht ansehen zu können, kann ein Spiegel hilfreich sein.
Wichtig bei Diabetes: Bein und Fuß besonders gut pflegen
Diabetiker sollten Füße und Beine mit besonderem Bedacht pflegen. Dabei kommt es vor allem auf folgende Punkte an:
- Waschen Sie Ihre Füße täglich mit einer pH-neutralen, milden und rückfettenden Seife bei maximal 37–38 °C Wassertemperatur. Anschließend vorsichtig und gründlich abtrocknen.
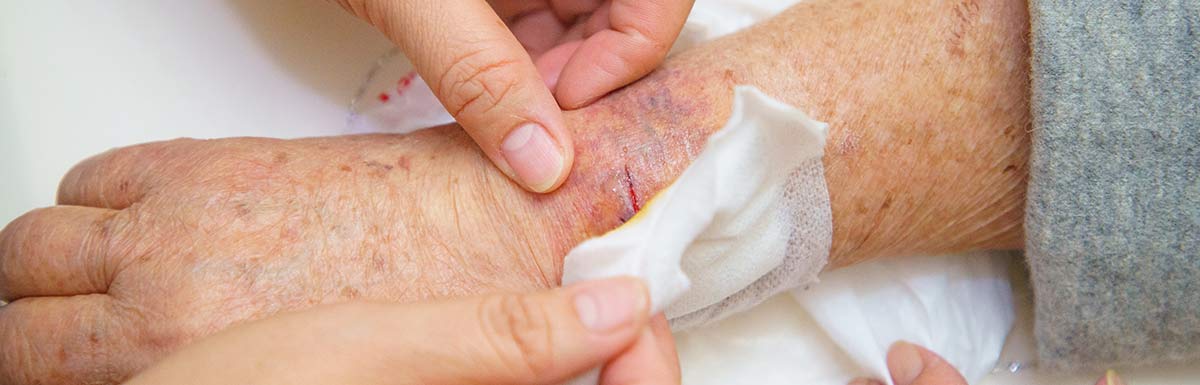
- Bei offenen Wunden sollten Sie mit einem sauberen Waschlappen die Haut um die Wunden herum reinigen.
- Hautverletzungen sollten mit ungefärbten Hautdesinfektionsmitteln behandelt und steril verbunden werden.
- Cremen Sie Ihre Füße regelmäßig ein. Sparen Sie die Zehenzwischenräume aus.
- Wechseln Sie täglich die Strümpfe.
- Achten Sie auf gut sitzendes Schuhwerk, um Druckstellen zu vermeiden.
- Verwenden Sie keine Hühneraugenpflaster oder -salben. Lassen Sie Hühneraugen von einem Diabetologen behandeln.
- Feilen Sie vorsichtig Ihre Nägel, anstatt sie zu schneiden. Runden sie außerdem die Ecken ab.
Wie sieht ein diabetischer Fuß aus? Warnsignale und Symptome
Der neuropathische Fuß entsteht vor allem durch Schädigungen der peripheren Nerven. Der ischämisch-gangränöse Fuß geht auf arterielle Durchblutungsstörungen zurück. In beiden Fällen äußert sich der diabetische Fuß durch bestimmte Anzeichen:
Neuropathischer Fuß (diabetische Neuropathie)
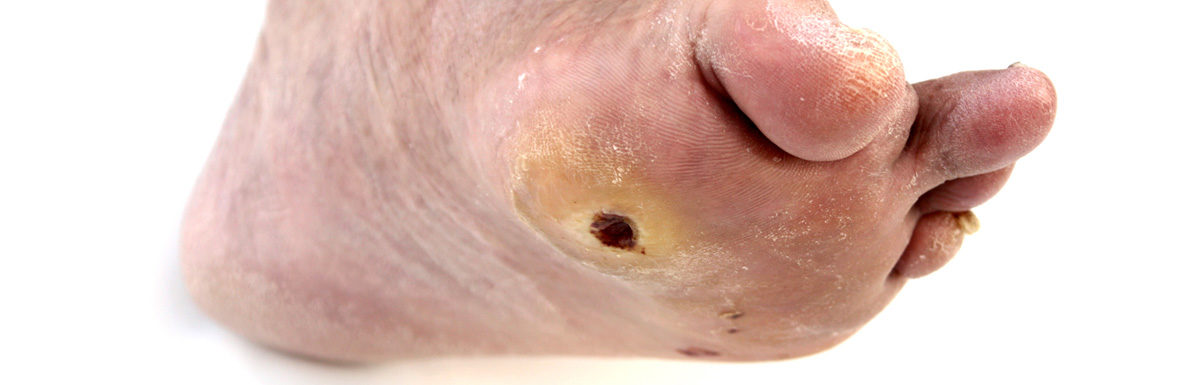
Beim neuropathischen Fuß entstehen schmerzlose Geschwüre an den druckbelasteten Stellen des Fußes. Unbehandelt kann an der betroffenen Region eine Entzündung entstehen, die sich bis zu den Knochen ausweiten kann.
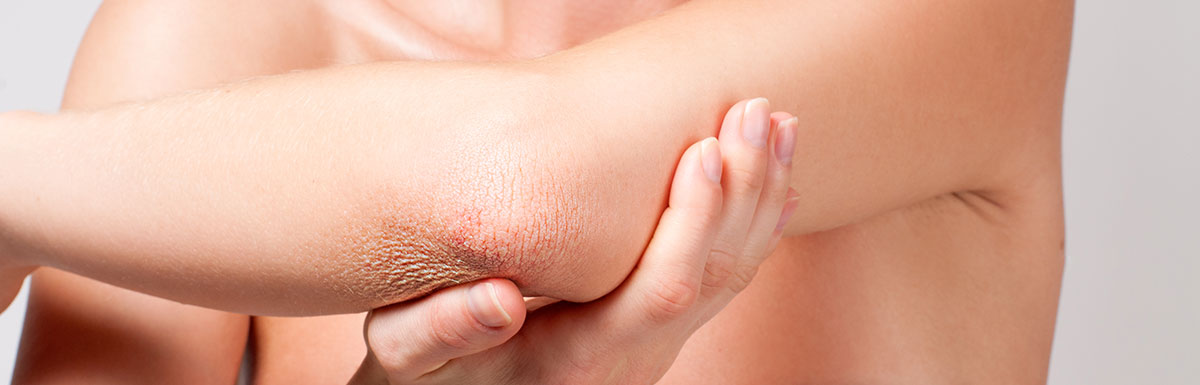
Zu den frühen Anzeichen eines neuropathisch geschädigten Fußes zählen Missempfindungen bzw. Empfindungsstörungen (kein Empfinden bei Temperatur, Druck und Schmerzen) in den Beinen und Zehen. Häufig treten im Ruhezustand Wadenkrämpfe und Kribbelgefühle auf, aber auch brennende oder stechende Schmerzen. Ebenso deuten eine übermäßig trockene und rissige Haut sowie Schwielen an Druckstellen auf eine beginnende Schädigung der Nervenbahnen hin. Im Endstadium eines neuropathischen Fußes kann es zu einem Zusammenbrechen des Fußskeletts kommen.
Ischämisch-gangränöser Fuß (diabetische Angiopathie)
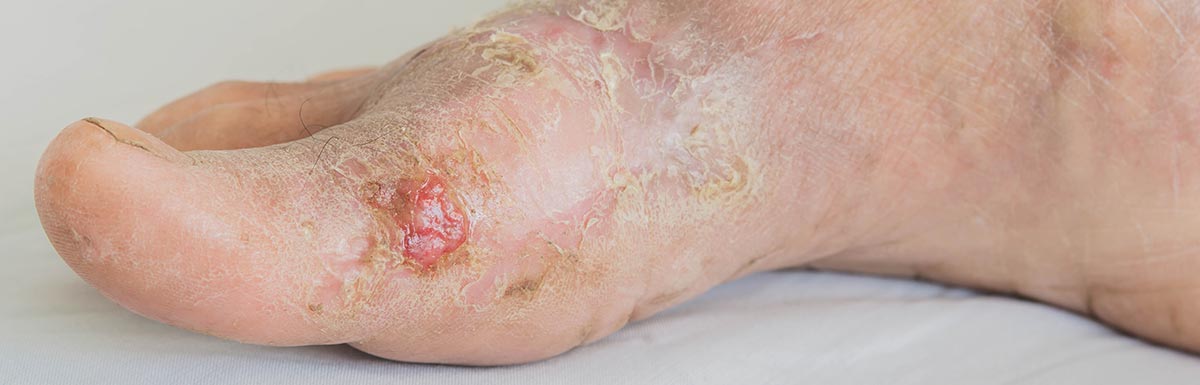
Ein ischämisch-gangränöser Fuß geht auf eine Durchblutungsstörung in den Beinen zurück. Er zeichnet sich durch schmerzende Geschwüre an Zehen oder Fersen aus. Die Haut ist blass, trocken und dünn. Einige Fußpartien können sich auch bläulich verfärben und kalt anfühlen.
Erste Anzeichen sind Schmerzen in den Waden beim Gehen. Die Beschwerden lassen meist innerhalb weniger Minuten nach, sobald eine Ruhepause eingelegt wird (Schaufensterkrankheit). Die „schmerzfreie Gehstrecke“ deutet auf die Ausprägung der Durchblutungsstörung hin. So lässt sich der diabetische Fuß in Stadien einteilen: Liegt die schmerzfreie Strecke beispielsweise unter 200 Metern, ist die Durchblutung bereits deutlich gestört. Im fortgeschrittenen Stadium kann das betroffene Gewebe gänzlich absterben.
Diabetischer Fuß: Behandlung und Diagnose
Beim ersten Auftreten von Druckstellen oder Rissen sollten Sie baldmöglichst einen Arzt aufsuchen, der eine diabetologische Beurteilung und Behandlung vornimmt. Bei Bedarf kann dieser die Einnahme von blutverdünnenden Mitteln, geeignetes Schuhwerk (Diabetesschutzschuhe) und Gehtraining verschreiben, um den diabetischen Fuß zu behandeln. Ist es bereits zu Schädigungen gekommen, kann es sein, dass infiziertes oder abgestorbenes Gewebe entfernt werden muss. Bei der umfassenden Behandlung empfiehlt sich eine dauerhafte Druckentlastung und eine passende Ernährung. Auch pflanzliche Arzneimittel können als Ergänzung hilfreich sein.